Abstract
Da tempo è noto che i fattori di stress psicologico ed economico sono associati ad un incremento del rischio di maltrattamento ai danni dei soggetti più fragili del tessuto sociale. La preoccupazione circa la possibilità di una esacerbazione della violenza domestica nei confronti dei bambini durante la pandemia è reale. Vediamo insieme quali sono i dati finora emersi.
. . . .
Nel corso dell’attuale pandemia da SARS-CoV-2 la prossimità fisica prolungata tra gli adulti ed i bambini, in una situazione forzata di convivenza domestica e di forte stress globale, potrebbe potenzialmente far esplodere i casi di physical child abuse.
Se da una parte, infatti, il lockdown ha creato l’opportunità di passare molto tempo con i propri cari, dall’altra ha potenzialmente esacerbato le dinamiche negative nelle famiglie disfunzionali.
.
Quali dati abbiamo ad oggi a disposizione?
A marzo 2020 i Governi di tutto il Mondo hanno varato misure di shelter-in-place (termine anglosassone intraducibile, che descrive l’atto di cercare sicurezza all’interno dell’edificio che si sta già occupando, piuttosto che evacuare l’area o cercare un rifugio di emergenza comunitario), vale a dire le imposizioni del cosiddetto “lockdown”.
A partire da questo momento il numero globale di accessi ai trauma center di tutto il mondo è diminuito in ragione di una minore mobilità della popolazione, con riduzione degli incidenti stradali, dei traumatismi accidentali e delle aggressioni extra-domestiche (DiFazio LT et al. The Impact of the COVID-19 Pandemic on Hospital Admissions for Trauma and Acute Care Surgery. The American Surgeon. 2020;86(8):901-903).
Ciò è vero anche per la fascia pediatrica, nella quale il numero di accessi per traumi è complessivamente diminuito, soprattutto per quanto riguarda le lesioni di natura contusiva, gli incidenti da traffico, le cadute e gli infortuni sport-correlati (Sanford EL et al. Changes in pediatric trauma during COVID-19 stay-at-home epoch at a tertiary pediatric hospital. Journal of Pediatric Surgery 2021;56(5):918-922).
.
Quale è stato l’andamento dei casi di maltrattamento pediatrico a partire dall’esplosione della COVID?
Un recentissimo lavoro multicentrico statunitense ha valutato retrospettivamente i dati degli accessi in 9 ospedali del Western Pediatric Surgery Research Consortium con diagnosi di sospetto abuso fisico minorile nel periodo tra aprile e giugno 2020, confrontandoli con i dati dello stesso periodo del 2019 (Russel KW et al. Child physical abuse and COVID-19: Trends from nine pediatric trauma centers. Journal of Pediatric Surgery 2022;57(2):297-301).
La revisione ha mostrato che non vi era una differenza statisticamente significativa nel numero totale dei casi, nelle caratteristiche demografiche e nell’outcome dei bambini coinvolti.
Analoghi risultati erano stati ottenuti anche dalla comparazione dei casi di abuso su bambini e adolescenti (età 0-17 anni) durante la prima metà del 2019 e del 2020 nel nord del Brasile, in una delle regioni più povere dello Stato. Addirittura nei primi 6 mesi del 2020 vi è stata una riduzione del 24,3% nel numero di casi di violenza minorile riportati rispetto allo stesso periodo dell’anno precedente (Martins-Filho PR et al. Decrease in child abuse notifications during COVID-19 outbreak: A reason for worry or celebration? Journal of Paediatrics and Child Health 2020;56(12):1980-1981).
E ancora, la revisione del Pediatric Health Information System (un database che raccoglie le informazioni di 51 ospedali pediatrici degli Stati Uniti) ha documentato una riduzione significativa dei casi di Abusive Head Trauma (AHT) ammessi in 49 degli ospedali esaminati dallo studio a partire dall’inizio della pandemia (Maassel NL et al. Hospital Admissions for Abusive Head Trauma at Children’s Hospitals During COVID-19. Pediatrics 2021;148(1):e2021050361).
Questi risultati però non devono essere letti come rassicuranti.
Esiste infatti la concreta possibilità che sia in corso una “pandemia” silenziosa di abusi.
Le misure di lockdown hanno impattato fortemente su diversi aspetti, non solo delle dinamiche familiari, ma anche dei meccanismi attraverso i quali i casi di maltrattamento pediatrico vengono alla luce.
I più importanti strumenti di identificazione dei casi sono stati, infatti, enormemente indeboliti dalle misure di distanziamento sociale, dalla chiusura delle scuole, dalla riduzione della attività di assistenza sociale e dall’emergenza che ha investito il Sistema Sanitario, con prolungate sospensioni dei servizi territoriali ed ambulatoriali.
Ciò ha portato al venire meno di una capillare sorveglianza da parte di quei soggetti che sono formati allo scopo di individuare tempestivamente le situazioni di pregiudizio e sono obbligati giuridicamente a segnalarle alla Autorità competenti.
Uno studio pubblicato nel settembre 2020 (Rapoport E et al. Reporting of child maltreatment during the SARS-CoV-2 pandemic in New York City from March to May 2020. Child Abuse Negl. 2021;116(2):104719) ha analizzato le segnalazioni di sospetto abuso o neglect pediatrico al competente ente di protezione dell’infanzia (Administration for Children’s Services) di New York nel periodo da gennaio 2015 a maggio 2020, cercando di determinare se l’andamento dei report si era modificato nei primi 3 mesi di pandemia rispetto agli anni precedenti in rapporto alle misure di distanziamento sociale e alla chiusura delle scuole.
In generale, è stato osservato un calo delle segnalazioni pari a -28,8% (marzo 2020), -51,5% (aprile 2020) e -46,0% (maggio 2020) rispetto all’atteso calcolato sugli stessi mesi dei 5 anni precedenti.
Il calo era drammaticamente più evidente per le segnalazioni inviate dai soggetti normalmente obbligati per legge a denunciare i casi sospetti all’Autorità (mandated reporter), vale a dire i Servizi Sociali, le Forze dell’Ordine, i professionisti sanitari ed il personale scolastico, rispetto ai soggetti che non hanno tale obbligo (non-mandated reporter), quali i vicini di casi, gli amici di famiglia, ecc.
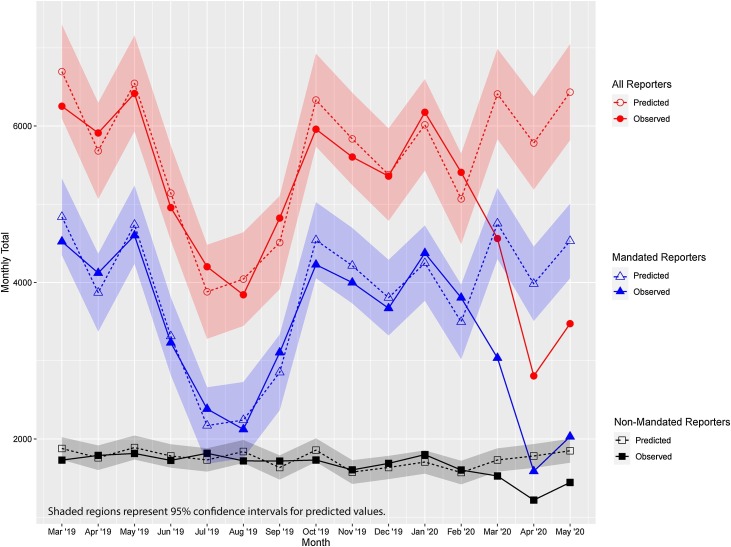
Da Rapoport et al. 2020 – Segnalazioni di sospetti maltrattamenti pediatrici a New York nel periodo marzo 2019-maggio 2020. La figura mostra il numero di segnalazioni osservate vs segnalazioni attese sulla base dei dati relativi ai 5 anni precedenti.
Il calo è quindi relativo non al numero dei casi di child abuse, ma al numero delle segnalazioni alle Autorità.
Prendendo in considerazione la situazione degli U.S., i dati forniti dall’American Academy of Pediatrics indicano che l’attività dei Pediatri territoriali ha subito una riduzione >50% nei primi mesi della pandemia (American Academy of Pediatrics. Survey: Pandemic disrupting practices, finances of early, midcareer pediatricians, May 21 2020).
La maggior parte delle prestazioni mediche e scolastiche sono state sostituite da televisite e didattica online, modalità che non permettono un’agevole individuazione dei casi di abuso pediatrico poiché vi è una limitata possibilità di osservazione diretta dei bambini e questi ultimi o gli eventuali caregivers tutelanti potrebbero non sentirsi a proprio agio nel trasmettere via web informazioni delicate e dolorose, specialmente quando condividono l’ambiente domestico con l’abusante.
Il rischio che l’abuso possa rimanere sommerso è ancora maggiore nei Paesi in via di sviluppo, nei quali dall’esplosione della pandemia la riduzione dei fondi a favore dei servizi di protezione dell’infanzia è stata ancora più drastica.
Il grido di allarme è stato lanciato anche dalla World Health Organization (WHO), che ha sottolineato il crescente numero di report da numerosi Paesi del Mondo circa l’incremento del rischio di violenza domestica in una situazione globale in cui i bambini e le donne sono costretti a casa insieme al proprio carnefice senza la possibilità di sottrarsi all’abuso.
Vi è comunque la possibilità che, a questo trend generale, si sia sovrapposto in alcune circostanze anche un reale decremento del numero di casi di abuso infantile, soprattutto per quanto riguarda i casi più gravi di maltrattamento fisico.
Infatti, mentre i casi più lievi, pur verificandosi (forse – come detto – con un’incidenza anche maggiore rispetto al solito), possono essere sottratti alla diagnosi ed alle cure, la riduzione degli accessi ai Trauma Center anche per i casi con conseguenze cliniche più severe, come gli Abusive Head Trauma, dall’inizio della pandemia induce a contemplare ipotesi di spiegazione alternative.
Una di queste potrebbe essere che l’aumento del lavoro da casa e della disoccupazione femminile rende più frequente l’accudimento dei figli da parte di più di un caregiver contemporaneamente, di solito da parte di entrambi i genitori, rispetto all’epoca pre-pandemica. Ciò potenzialmente riduce la possibilità che la figura paterna (la più frequentemente responsabile della perpetrazione dei maltrattamenti) si trovi da sola con i bambini.
.
Il parental burnout
Indipendentemente dallo stile parentale pre-pandemico, gli aumentati livelli di disoccupazione ed insicurezza finanziaria, lo scompaginamento della rete di supporto sociale, scolastico e familiare e le preoccupazioni per la prospettiva di un futuro instabile hanno aumentato il rischio di sviluppare il cosiddetto parental burnout, con gravi ripercussioni sulle capacità di gestione dei figli.
Con questo termine si intende una situazione prolungata o cronica di esaurimento fisico e mentale, con sintomi di natura psico-somatica, riduzione della qualità del sonno, e allontanamento emotivo dai figli legata ad un senso di inadeguatezza nel proprio ruolo genitoriale, sperimentata dal 5 al 20% dei genitori (Mikolajczak, M., Raes, M., Avalosse, H., & Roskam, I. (2018b). Exhausted parents: sociodemographic, child-related, parent-related, parenting and family-functioning correlates of parental burnout. Journal of Child and Family Studies, 27(2), 602–614).
Un recente studio suggerisce che nel corso dell’attuale pandemia i genitori, anche quelli che in condizioni “normali” erano adeguati e tutelanti, possano – a causa dello sviluppo di una sindrome da parental burnout – mettere in atto con maggiore frequenza comportamenti abusivi e negligenti a detrimento della prole (Griffith, A.K. Parental Burnout and Child Maltreatment During the COVID-19 Pandemic. J Fam Viol 2020).
.
Gli effetti del maltrattamento infantile durante la pandemia
Nel breve termine, l’abuso ed il neglect possono causare al bambino malattie e danni fisici (es. fratture, emorragie – vedi i “red flags” che devono fare insospettire il medico) così come disturbi psicologici (es. sintomi ansiosi, disturbo post-traumatico da stress) anche molto gravi.
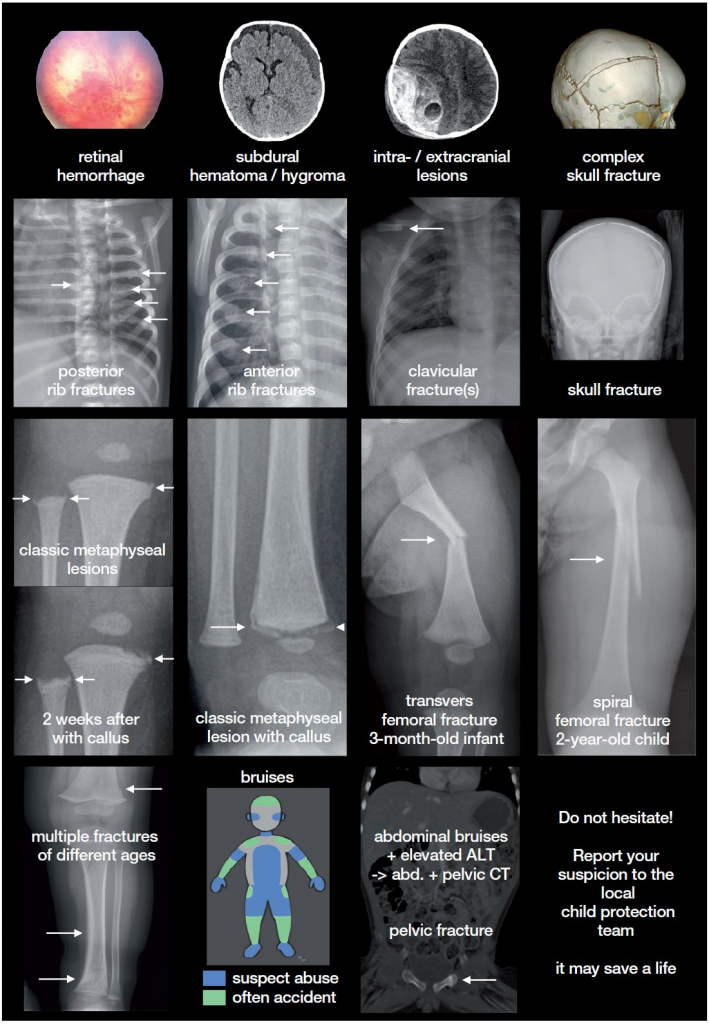
Da Martinkevich et al. 2020 – Riscontri radiologici frequentemente associati alle lesioni non-accidentali (Non Accidental Injuries, NAI). Tali elementi non sono patognomonici ma diventano suggestivi di abuso in assenza di un’anamnesi coerente che possa spiegare adeguatamente la lesione.
Le ricerche indicano che, a medio-lungo termine, l’impatto sulla vita adulta può investire molti ambiti aumentando la probabilità di sviluppare patologie psichiatriche, primariamente rappresentate dai disturbi del tono timico in senso depressivo con un incremento del rischio suicidiario (Norman, R. E., Byambaa, M., De, R., Butchart, A., Scott, J., & Vos, T. The long-term health consequences of child physical abuse, emotional abuse, and neglect: a systematic review and meta-analysis. PLoS Medicine 2012;9(11):e1001349).
I bambini vittime di abuso saranno con maggiore probabilità adolescenti ed adulti affetti da obesità e diabete, inclini all’abuso di sostanze e di alcool e al tabagismo (Hughes K et al. The effect of multiple adverse childhood experiences on health: a systematic review and meta-analysis. The Lancet Public Health 2017;2(8):e356-e366).
Gli adulti che hanno vissuto un’infanzia di abusi sono inoltre a maggior rischio di diventare essi stessi abusanti nei confronti dei propri figli o di essere vittime di nuove forme di violenza domestica (Finzi-Dottan, R., Harel, G. Parents’ Potential for Child Abuse: An Intergenerational Perspective. J Fam Viol 2014;29:397–408).
Tutti i dati fin qui discussi sono il frutto di una breve revisione degli Studi ad oggi disponibili sul tema. Si tratta di lavori che si concentrano sui primi mesi della pandemia e quindi potrebbero dare una visione solo parziale del problema.
L’attenzione di tutti – sanitari e non – a tutela dell’infanzia deve essere altissima, attesi questi primi suggestivi elementi di allarme.
VUOI APPROFONDIRE QUESTO ARGOMENTO?
Vedi anche: Pandemia da Sars-Cov2: quanto impatta sul rischio suicidiario