Abstract
Nell’ambito dei multiformi aspetti anatomo – patologici e clinici correlati alla pandemia Covid 19, la miocardite rappresenta argomento di estrema attualità. Numerosi report evidenziano, infatti, quadri di infiammazione del tessuto miocardico quale complicanza di infezione da Sars-CoV-2. Inoltre, la miocardite è segnalata quale possibile reazione avversa correlabile a vaccinazione anti Sars-CoV-2. Ne consegue un incremento del numero degli accertamenti autoptici richiesti nel sospetto di decesso conseguente a miocardite. La Letteratura sul tema, tuttavia, esprime la difficoltà di correlare i quadri istologici osservati con il ruolo della miocardite nel determinismo del decesso.
. . . .
Fin dall’inizio dell’emergenza pandemica, il ruolo delle affezioni cardiovascolari nella storia naturale della infezione da Sars-CoV-2 è stato ampiamente dibattuto. Infatti, le patologie cardiovascolari rappresentano uno dei principali fattori di rischio per ospedalizzazione a seguito di infezione Sars-CoV-2. Tra queste, l’insufficienza cardiaca è uno dei fattori maggiormente correlati al rischio di decesso intraospedaliero. (Sokolski M. et al: “Heart failure in COVID-19: the multicentre, multinational PCHF-COVICAV registry”; ESC Heart Fail. 2021 Dec; 8(6): 4955–4967).
Inoltre, un numero significativo di pazienti ospedalizzati per COVID-19 guarisce dall’infezione con postumi cardiovascolari. (Myhre P.L. et al: “Cardiac pathology 6 months after hospitalization for COVID-19 and association with the acute disease severity“; Am Heart J. 2021 Dec; 242: 61–70).
.
Sars-CoV-2 e Miocardite
Le miocarditi rappresentano una entità nosografica caratterizzata da reazioni infiammatorie acute o croniche del cuore a trigger ambientali o endogeni. La causa più frequente è rappresentata da infezioni virali, seguite da quelle batteriche, micotiche e parassitarie. Tra le cause non infettive, invece, si annoverano ipersensibilità a farmaci, la miocardite a cellule giganti e manifestazioni cardiache di patologie autoimmunitarie sistemiche.
In epoca pre-pandemica, l’incidenza riportata era tra i 5 e i 22 casi per 100000 abitanti. (Heymans S. et al: “The Quest for New Approaches in Myocarditis and Inflammatory Cardiomyopathy”; Journal of the American College of Cardiology. 2016 Nov; 68(21): 2348-2364).
Diversamente, l’osservazione del CDC (U.S. Centers for Disease Control and Prevention) nel periodo 03/2020-01/2021, e quindi in epoca antecedente al roll out della campagna vaccinale di massa, ha evidenziato una incidenza aumentata di miocardite nei pazienti Sars-CoV-2 positivi, pari a 146 casi per 100000 pazienti. In altri termini, la COVID-19 espone ad un rischio 16 volte maggiore di sviluppare miocardite.
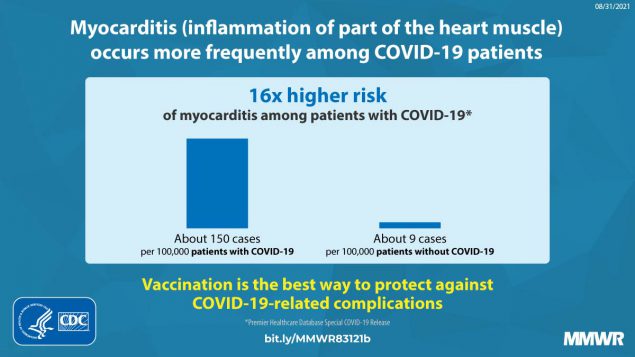
Immagine tratta da: https://www.cdc.gov/mmwr/volumes/70/wr/mm7035e5.htm
.
Miocardite e Vaccinazione anti Sars-CoV-2
In seguito all’avvio delle campagne vaccinali contro l’infezione da Sars-CoV-2, sporadiche segnalazioni hanno suggerito la possibilità di una associazione tra miocardite e preparati con tecnologia a mRNA.
Sul tema, un recente studio Israeliano, condotto su un database di 2.5 milioni di soggetti vaccinati, ha invece evidenziato una incidenza di miocardite nei 42 giorni successivi alla somministrazione pari a 2.13 casi su 100000. In particolare, l’incidenza più alta è stata rilevata nella popolazione maschile tra i 16 e i 29 anni (10.69 casi su 100000). Sul totale dei casi, il 76% dei casi era classificato come lieve, il 22% di gravità intermedia, mentre in un solo caso era stato registrato uno shock cardiogeno. (Witberg G. et al: “Myocarditis after Covid-19 Vaccination in a Large Health Care Organization”; N Engl J Med 2021; 385:2132-2139).
.
Miocardite ed evidenze autoptiche
Per le ragioni su esposte, negli ultimi mesi anche la letteratura scientifica patologo-forense si è approcciata con rinnovato interesse al tema della infiammazione miocardica. Già ad Ottobre 2020, uno studio statunitense aveva analizzato 277 casi autoptici COVID correlati riportati in letteratura, rilevando nel 7.2% dei casi segni istopatologici coerenti con miocardite. L’analisi delle pubblicazioni, tuttavia, aveva consentito di postulare che in buona parte di questi casi l’inferenza delle alterazioni della funzionalità cardiaca nel determinismo del decesso fosse – al più – contributoria e non direttamente causale. (Halushka M.K. e Vander Heide R.S.: “Myocarditis is rare in COVID-19 autopsies: cardiovascular findings across 277 postmortem examinations“; Cardiovasc Pathol. 2021 January-February; 50: 107300).
Uno studio svizzero, invece, condotto su 23 casi autoptici di decessi COVID-19 correlati, ha confrontato le salienze istopatologiche cardiache con controlli non Sars-CoV-2 positivi. In particolare, tra i tratti distintivi della infiammazione miocardica COVID-19 correlata, è stato evidenziato un riscontro più frequente di macrofagi CD68 positivi a livello miocardico. (Haslbauer J.D. et al: “Characterisation of cardiac pathology in 23 autopsies of lethal COVID-19”; J Pathol Clin ResJuly 2021;7:326–337).
.
Miocardite post vaccinale
Come specificato in un nostro precedente articolo, sono rarissimi i casi autoptici segnalati in letteratura di reazioni avverse ai vaccini anti Sars-CoV-2. Tra questi, un case report di colleghi coreani che hanno evidenziato una miocardite ad eminente localizzazione atriale in un ragazzo di 22 anni, vaccinato da 5 giorni con preparato Pzifer/BioNtech. In particolare, a livello istopatologico, era descritto un infiltrato neutrofilo-istiocitario miocardico a livello del nodo senoatriale e del nodo atrioventricolare. (Choi S. et al: “Myocarditis-induced Sudden Death after BNT162b2 mRNA COVID-19 Vaccination in Korea: Case Report Focusing on Histopathological Findings“; J Korean Med Sci. 2021 Oct 18;36(40):e286).
La seconda è una segnalazione proveniente dalla Università di Saint Louis, Missouri. Il decesso di un uomo di 42 anni, avvenuto due settimane dopo la somministrazione di preparato Moderna, è stato correlato a un diffuso infiltrato biventricolare preminentemente composto da macrofagi, linfociti T, eosinofili e linfociti B. (Verma A.K. et al: “Myocarditis after Covid-19 mRNA Vaccination”; N Engl J Med 2021; 385:1332-1334).
In altri casi, tuttavia, l’attribuzione causale della miocardite alla vaccinazione è stata espressa in termini di probabilità/possibilità, in ragione della coesistenza di esiti di patologie pregresse potenzialmente forieri di eventi acuti terminali. Tra questi segnaliamo il decesso di un uomo di 65 anni, occorso 1 giorno dopo la somministrazione di Comirnaty. Nel caso in esame l’infiltrato infiammatorio, coerente con i criteri diagnostici di Dallas, è di tipo linfo-plasmocitario, con interessamento del miocardio e dello spazio perivascolare. Ricorrevano tuttavia anche segni di sclerosi coronarica severa, grave ipertrofia cardiaca, esiti di pregressi eventi ischemici. (Schneider J. et al: “Postmortem investigation of fatalities following vaccination with COVID-19 vaccines”; Int J Legal Med. 2021; 135(6): 2335–2345).
.
In quali casi si può ritenere la miocardite sia la causa della morte?
Ha provato a rispondere a questo quesito un interessante studio retrospettivo di coorte olandese. (du Long R. et al: “The histopathological spectrum of myocardial inflammation in relation to circumstance of death: a retrospective cohort study in clinical and forensic autopsies“; Forensic Sciences Research, Epub ahead of print). In particolare, sono stati rianalizzati i verbali autoptici e i preparati istopatologici relativi a 79 casi in cui l’infiammazione del miocardio era citata nella diagnosi istologica.
Successivamente, i 79 casi sono stati classificati in 3 gruppi. Nel gruppo 1 rientravano 27 casi con causa di morte violenta, nei quali la miocardite rappresentava pertanto reperto incidentale. Nel gruppo 2 e 3, invece, erano annoverati i casi in cui alla miocardite era attribuito un ruolo concausale o causale nel determinismo del decesso.
Sono stati quindi rivalutati i seguenti parametri istopatologici, coerentemente con le Linee Guida dell’Associazione dei Patologi Cardiovascolari Europei. (Basso C. et al: “Guidelines for autopsy investigation of sudden cardiac death: 2017 update from the Association for European Cardiovascular Pathology“; Virchows Arch 2017 Dec;471(6):691-70).
.
Distribuzione
In prima analisi, la distribuzione dell’infiltrato infiammatorio è stata analizzata sui preparati colorati in ematossilina/eosina. La distribuzione era quindi classificata come focale, a fronte di un focolaio di almeno 10 cellule infiammatorie, in contrapposizione a quadri con aspetto diffuso.
.
Gravità
La gravità del quadro è stata classificata secondo l’indice infiammatorio proposto da Kitulwatte nonché secondo la classificazione della Prof.ssa Cristina Basso. (Kitulwatte I.D. et al: “Sudden death related myocarditis: a study of 56 cases“; Forensic Sci Med Pathol. 2010;6:13–19) (Basso C. et al: “Classification and histological, immunohistochemical, and molecular diagnosis of inflammatory myocardial disease“; Heart Fail Rev. 2013 Nov;18(6):673-81).
Ai fini della stratificazione di gravità, il danno miocardico è definito dalla presenza di vacuolizzazione, frammentazione o distruzione di uno o più miociti, in presenza di un numero significativo di cellule infiammatorie.
.
Tipo di Infiltrato Infiammatorio
Per la definizione della popolazione cellulare predominante tra quelle coinvolte nella reazione infiammatoria, i colleghi del Dipartimento di Patologia dell’Università di Amsterdam e dell’Istituto Forense Olandese si sono avvalsi di tecniche immunoistochimiche ed in particolare CD45 (linfociti), CD68 (macrofagi), MPO (neutrofili).
.
Descrizione Istologica
In ultimo, è stato attribuito un valore binario a ciascun caso sulla base della ricorrenza o meno di danno miocardico, fibrosi, edema, emorragie.
I valori ottenuti sono stati analizzati con il test del Chi-quadro.
.
Risultati
L’unico parametro con una variazione statisticamente significativa tra il gruppo 2-3 ed il gruppo 1 è l’aspetto diffuso dell’infiltrato miocardico (P-value 0.021). Ne consegue che tale aspetto può essere considerato abbastanza affidabile per discernere casi di miocardite funzionalmente significativa. Tuttavia, anche nei casi di morte violenta è riportata la possibilità di un numero rilevante di focolai infiammatori, spesso confluenti. Al tempo stesso, in un numero esiguo di casi, l’unico reperto era rappresentato da un singolo focolaio di miocardite in decessi altrimenti privi di riscontri patologici (Gruppo 3).
Sulla base delle predette considerazioni, gli autori postulano la possibilità di sovrastima della miocardite come causa del decesso. Si tratta di conclusioni sovrapponibili a quelle pubblicate in un precedente studio multicentrico condotto tra Genova, Bari e Losanna. (Bonsignore A. et al: “When is myocarditis indeed the cause of death?“; Forensic Sci Int. 2018 Apr;285:72-76).
.
Il Rischio di Sovrastima
Tale sovrastima è certamente deleteria, in particolar modo quando preclude l’esecuzione di ulteriori ancillari approfondimenti di laboratorio. Una diagnosi di miocardite in assenza di una rigorosa e completa esclusione di altre cause può infatti compromettere il decorso di un procedimento penale per presunta responsabilità sanitaria o, potenzialmente, essere surrettiziamente utilizzata per minare la correlazione causale di elevata probabilità logica in casi traumatici.
Ascrivere impropriamente la causa del decesso ad una miocardite può inoltre precludere indagini genetiche, spesso estremamente costose, per la valutazione di possibili condizioni genetiche predisponenti ad aritmie (ad esempio Sindromi di Brugada).
Infine, una diagnosi inappropriata di miocardite letale può avere ripercussioni in tema di sanità pubblica qualora eliciti superficiali correlazioni causali con la somministrazione di preparati vaccinali. In tal senso è auspicabile la massima collaborazione da parte di tutta la Comunità Scientifica medico legale nel condividere le risultanze ottenute nei casi di presunta miocardite post vaccinale, con accurata descrizione del quadro microscopico. Tanto, al fine di individuare eventuali pattern istopatologici caratteristici per miocardite correlata a vaccini anti-Sars-CoV-2 e discernere i casi di miocardite incidentale.
Sul punto si segnala che, l’analisi dei report autoptici e bioptici pubblicati in letteratura offre a considerare una aumentata rappresentazione delle popolazioni macrofagico-istiocitarie nei casi correlati causalmente a somministrazione di vaccini anti Sars-CoV-2. Sono tuttavia necessari ulteriori studi per corroborare tale dato.
VUOI APPROFONDIRE QUESTO ARGOMENTO?
Vedi anche: Correlazione e Causazione: le evidenze autoptiche nei decessi post vaccinazione anti-Sars-CoV-2 e Cuore: le regole per l’autopsia nei casi di morte improvvisa