Abstract
La diagnosi post-mortem di shock anafilattico è una sfida per il medico legale poiché i singoli rilievi autoptici ed anatomopatologici sono sfumati e si prestano a molteplici diagnosi differenziali in ragione della loro mancanza di specificità.
. . . .
Vi presentiamo una interessante review pubblicata nel 2021, nella quale è affrontata la letteratura sul tema e proposta una procedura diagnostica formulata ed applicata in 6 centri medico legali della Svezia (Heldring N et al. Fatal anaphylactic shock: A review of postmortem biomarkers and diagnostics. Forensic Science International 323 (2021) 110814).
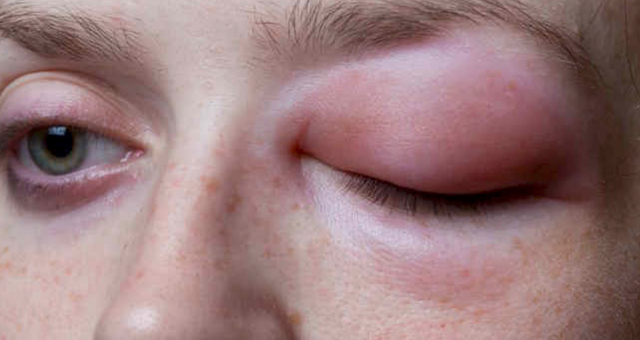
Lo shock anafilattico è una grave reazione sistemica di ipersensibilità ad insorgenza rapida, potenzialmente fatale.
La morte sopraggiunge per gli effetti dei mediatori dell’infiammazione su diversi organi con sviluppo di edema delle mucose delle alte vie respiratorie, broncospasmo e shock da redistribuzione della volemia.
L’anafilassi di solito si verifica come risultato di reazioni allergiche acute conseguenti all’esposizione a specifici allergeni presenti nei cibi, nel veleno di alcuni animali o nei farmaci.
Tra le varie cascate di eventi che ne derivano, la principale è rappresentata dalla degranulazione IgE-mediata dei mastociti e dei basofili e dal rilascio di mediatori dell’infiammazione quali istamina, triptasi, leucotrieni e prostaglandine, che inducono vasodilatazione, aumento della permeabilità vascolare, broncocostrizione, aritmie e ipotensione.
Nonostante lo shock anafilattico usualmente si presenti come un episodio ultra-acuto, i mastociti possono rilasciare i mediatori ore dopo l’evento scatenante iniziale, causando una reazione bifasica o una fase tardiva dell’anafilassi.
La diagnosi post-mortem di shock anafilattico si basa su una valutazione combinata di anamnesi del paziente, informazioni circostanziali sull’evento letale, analisi ematiche, rilievi macroscopici e reperti istologici.
L’autopsia deve essere esperita tempestivamente in quanto la probabilità di identificare elementi rilevanti diminuisce con il protrarsi dell’intervallo post-mortale.
.
Rilievi macroscopici
I reperti più frequentemente descritti in Letteratura sono rappresentati da:
- edema delle muscose delle vie respiratorie (diffuso oppure confinato a palato molle, faringe, epiglottide, laringe o trachea);
- edema polmonare;
- congestione polmonare;
- presenza di muco in trachea;
- edema cerebrale secondario a ipo-ossigenazione cerebrale;
- segni flogistici nei siti di inoculo, nei casi di reazione a farmaci iniettabili o punture di insetto.
Nessuno di questi rilievi è di per sé patognomonico di morte da shock anafilattico e, al contrario, ciascuno di essi può essere presente in altre condizioni.
Inoltre, in alcuni casi l’autopsia non evidenzia alcun reperto macroscopico a causa della rapidità con cui il paziente va incontro ad exitus e della possibilità di riduzione post-mortale dell’edema.
.
Rilievi istologici
L’indagine istologica su vetrini colorati con ematossilina/eosina può permettere di identificare:
- edema delle mucose delle vie respiratorie;
- diffuso o focale enfisema alternato ad aree atelettasiche;
- restringimento del lume bronchiolare;
- incremento della presenza di eosinofili e di mastociti nei tessuti.
L’utilizzo di un metodo immunoistochimico con anti-triptasi permette di evidenziare la degranulazione dei mastociti in quanto la reazione avverrà anche nello spazio extra-cellulare.
I tessuti che finora hanno mostrato avere i più alti livelli di attivazione dei mastociti e di infiltrazione degli eosinofili sono rappresentati da milza (Edston E. Accumulation of eosinophils, mast cells, and basophils in the spleen in anaphylactic deaths, Forensic Sci. Med. Pathol. 9 (2013) 496–500), stomaco e intestino tenue.
.
Marker biochimici
Numerosi mediatori biochimici sono rilasciati dai mastociti e dalle altre cellule immunitarie; essi possono potenzialmente essere identificati e quantificati nei liquidi biologici.
Tra questi, la triptasi sierica si è dimostrata un biomarcatore dotato di una sua utilità in ambito forense ed è utilizzata per supportare la diagnosi post-mortale di shock anafilattico da circa 25 anni.
Questo marker esiste in due forme: la α-triptasi, che è secreta continuativamente dai mastociti, e la β-triptasi, che è stoccata in granuli nei mastociti e secreta a seguito della loro attivazione.
I test a disposizione ad oggi sono in grado di quantificare il livello totale di triptasi (α and β), ma l’interpretazione del risultato può essere difficoltosa perché è noto che molte variabili influenzano la quantità di triptasi sierica, compresi il decadimento post-mortale dell’enzima, il sito e la tecnica di raccolta del campione ematico.
L’utilizzo della triptasi sierica quale strumento diagnostico post-mortale è eccellentemente discusso in un’altra review del 2020 (Garland J et al. Post mortem tryptase: A review of literature on its use, sampling and interpretation in the investigation of fatal anaphylaxis. Forensic Science International 2020;314:110415).
Oltre alla triptasi, l’impiego della chimasi, dell’istamina, della diammino-ossidasi, e della carbossipeptidasi è stato indagato quale possibile supporto alla diagnosi post-mortale di shock anafilattico.
Un incremento dei livelli di IgE può indicare che vi è stata esposizione ad un allergene e quindi può corroborare l’ipotesi diagnostica. Al contrario, il mancato rilievo di tale incremento non esclude lo shock anafilattico, pertanto un test negativo può essere definito esclusivamente come inconcludente.
Alcuni Autori hanno enfatizzato l’importanza di effettuare indagini istologiche su vari tessuti allo scopo di ricercare la presenza di mastociti attivati ed eosinofili.
.
L’importanza di un corretto campionamento
Molti Autori hanno sottolineato come la matrice biologica scelta, nonché la tecnica ed il sito di campionamento, possono influenzare i livelli del biomarker più studiato, vale a dire la triptasi.
Il gold standard prevede il prelievo di sangue dalla vena femorale previo suo clamping, così da prevenire il reflusso e l’aspirazione di sangue centrale.
Infatti, è stato dimostrato che l’utilizzo di sangue centrale (cardiaco) è associato ad una sovrastima dei livelli di triptasi, probabilmente a causa della diffusione per lisi cellulare della triptasi contenuta nelle cellule cardiache e polmonari, molto ricche di questo enzima.
Gli Studi che hanno esplorato l’impiego di altre matrici biologiche sono molto limitati. Nel 2014 Comment e colleghi hanno indagato la possibilità di quantificare la β-triptasi nelle urine, nell’umor vitro e nel fluido pericardico, concludendo che quest’ultimo può essere un mezzo alternativo al sangue femorale, almeno nel periodo post-mortale precoce, pur essendovi il rischio di una sottostima, fenomeno quest’ultimo intollerabilmente più marcato per quanto riguarda urine e umor vitreo, che quindi sarebbero inutilizzabili (Comment L et al. Measurement of βtryptase in postmortem serum, pericardial fluid, urine and vitreous humor in the forensic setting, Forensic Sci. Int. 240 (2014) 29–34).
.
I livelli soglia dei biomarker
I valori di riferimento usati nella clinica non possono essere applicati al cadavere a causa dei processi trasformativi post-mortem, che hanno un’influenza, per quanto non esattamente quantificabile, sulla ridistribuzione della triptasi sierica.
Tuttavia, l’effetto del post-mortem interval sui livelli di triptasi è controverso e gli Studi che se ne sono occupati hanno mostrato risultati contrastanti.
Per quanto riguarda gli altri biomarker, non esistono Studi pubblicati che riportino valori di cut-off utilizzabili a scopo forense.
Attenzione perché in alcune condizioni peculiari vi può essere un incremento dei livelli di triptasi e/o di IgE, indipendentemente dal verificarsi di uno shock anafilattico: morti da eroina, sudden infant death syndrome (SIDS), ipertermia, embolia da liquido amniotico, ischemia miocardiaca, sindrome di Kounis.
.
I take-home messages dello Studio svedese
La diagnosi di morte da shock anafilattico pone notevoli problemi al Patologo Forense, che quindi si deve armare di tutti gli strumenti di indagine ad oggi a disposizione, approcciandosi al caso con mente aperta anche ad eventuali diagnosi alternative.
Sarà perciò importante fare attenzione alle seguenti indicazioni procedurali:
1. Integrazione dei rilievi necrosettori e di laboratorio con l’anamnesi patologica e le circostanze della morte;
2. Esecuzione dell’autopsia e del campionamento delle matrici biologiche nel più breve intervallo post-mortale possibile;
3. Accurata indagine istologica, eventualmente con metodi immunoistochimici, sui campioni di tessuto prelevati in autopsia;
4. Corretta raccolta del sangue femorale, con successiva determinazione dei livelli di IgE e di triptasi sierica. I valori di cut-off identificati come suggestivi per shock anafilattico sono riportati nella tabella sottostante, estratta dalla review.
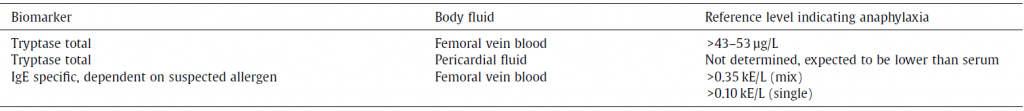
Livelli guida per i biomarker (triptasi e IgE), suggeriti nella review (Heldring N et al. 2020)
Le aree che necessitano di ulteriori Studi riguardano le indagini immunoistochimiche per addivenire a conoscenze più solide circa l’influenza dei singoli allergeni sull’entità di infiltrazione eosinofila e di attivazione dei mastociti, nonché sui livelli di triptasi.
Un ulteriore focus di ricerca potrebbe includere l’identificazione di matrici biologiche alternative al sangue.
VUOI APPROFONDIRE QUESTO ARGOMENTO?
Vedi anche: Correlazione e Causazione: le evidenze autoptiche nei decessi post vaccinazione anti-Sars-CoV-2 e Requisiti minimi riscontri diagnostici: dalla European Society of Pathology un position paper