Sul documento EURISPES circa l’indagine sulle ATP per responsabilità sanitaria eseguite presso il Tribunale di Roma (vedi) che rappresenta un punto importante di riflessione per chi si occupa di responsabilità sanitaria in ambito civilistico, abbiamo assistito ad un vivace scambio di opinioni con l’intervento dei Colleghi Marozzi, Stucchi, Migliorini, Marchesi nonché dell’Avv. Todeschini e dello stesso autore di questo pezzo.
Senza dubbio alcuno la casistica ben può ritenersi di pregio, al pari dello sforzo profuso dagli autori nel rendere pubblici i risultati di una analisi che conta ben 1.830 casi di ATP.
Primo obbiettivo: il medico è ancora un bersaglio?
In virtù del significato che il documento ed i dati in esso contenuto rappresentano, mi sono permesso di operare un po’ di considerazioni numeriche, sulla base delle quali elaborare ulteriori spunti di riflessione con uno spirito di “gestione del rischio” volto all’obiettivo principale di ogni medico “primum non nocere”, anche quando si deve risarcire un paziente a cui si è aggiunta sofferenza “iatrogena” su sofferenza “endogena”. Il noto brocardo, testé citato, è ben applicabile anche nelle vertenze giudiziarie civili, dove a soffrire non vi è solo il paziente danneggiato, al centro della tutela di questo tipo di processo, ma anche la struttura sanitaria, il medico e tutto il sistema che ruota intorno alla salute del cittadino.
In queste mie brevi considerazioni sono andato oltre le specificità previste dal modulario utilizzato nello studio (vedasi pag 26 del documento Eurispess).
L’obiettivo principale è quello di effettuare una sottoanalisi dei dati per verificare se, in linea con lo spirito della legge Gelli Bianco, “di ridefinire la responsabilità del sanitario” e “di far sì che non funga più da bersaglio” (come scritto nel rapporto Eurispes), sussista comunque un rischio latente a carico del medico “coinvolto” nel procedimento che si muove in direzione opposta rispetto allo spirito della legge, tale per cui sarebbero necessari opportune riflessioni non già da parte del Legislatore, ma del singolo operatore sanitario che esercita la propria attività professionale in determinati contesti.
Secondo obbiettivo: possiamo contenere il rischio contenzioso?
Il secondo obiettivo è quello di sollevare domande che ben potrebbero fornire dati utili per contenere il rischio di contenzioso, proprio in virtù della numerosità casistica offerta nel documento.
I dati sui medici personalmente convenuti in giudizio
Ho utilizzato le tabelle n. 3 (Convenuto) e n. 4 (medico personalmente coinvolto), che qui si richiamano:
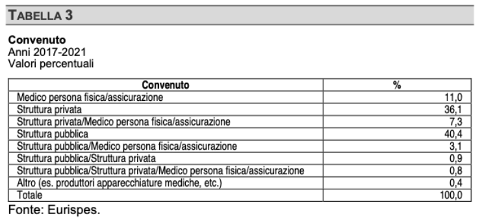

Il documento non definisce cosa si debba intendere con il termine “coinvolto”, ma dalla lettura delle tabelle e dalle pagine successive (da 25 a 35) il termine include sia i medici chiamati direttamente in causa come convenuto dal paziente, che quelli probabilmente chiamati in causa da un convenuto principale, ma non dal paziente. Tale distinzione per l’obiettivo di questo mio scritto è dirimente.
Il documento analizza, come si è già detto, 1.830 ATP e nel 29,7% dei casi sono stati coinvolti i medici, per un totale, anche per arrotondamento, di 410 operatori sanitari.
Il campione di 410 medici dovrebbe essere distribuito nel contesto dei convenuti previsto dalla tabella 3, come specificato a pag. 31, ma soprattutto 32:

Se prendiamo in considerazione i convenuti della tabella 3 dove non è incluso il medico, ossia: “struttura privata”, “struttura pubblica”, “struttura pubblica/struttura privata” e poi “altro”, sulla base delle percentuali di cui sopra otteniamo il numero dei medici che, non convenuti direttamente dal paziente, risultano coinvolti e quindi da ritenersi chiamati in causa dal convenuto principale:
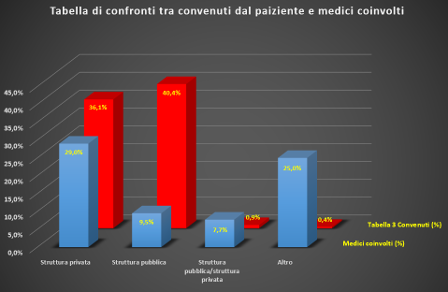
Se quindi trasformiamo le percentuali in numeri (errore di 1 considerando gli arrotondamenti) otteniamo il numero del campione dei medici coinvolti negli ATP, non convenuti dal ricorrente:
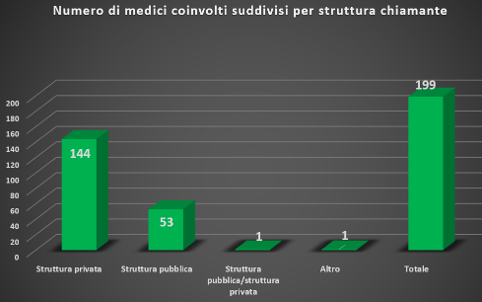
Dall’estrapolazione e dalla elaborazione del dato, pur con l’errore di arrotondamento, considerando che non vi è una definizione di “medico coinvolto” e ritenendo che la tabella 3 raggruppi i convenuti chiamati in causa direttamente dal paziente, emerge un dato: su 410 medici “coinvolti” 199, ossia il 48,5%, è chiamato in causa non dal paziente, ma dal convenuto principale.
Inoltre, un altro dato emergente è rappresentato dal fatto che nel 72% dei casi è una struttura privata a coinvolgere il medico.
Qualche riflessione
Un dato che emerge dalla sottoanalisi del documento è rappresentato dal fatto che in quasi il 50% dei casi il medico è coinvolto dalla struttura sanitaria, soprattutto privata, e non dal paziente.
Il medico è coinvolto nel 50 % dei casi dalla struttura sanitaria presso cui opera
Ciò indica come nella metà dei casi, se vogliamo vedere il bicchiere mezzo pieno nel senso dello spirito della legge 24/2017, il paziente muove rimostranze nei confronti della struttura sanitaria e non nei confronti di chi ha affrontato con lui il percorso di cura. Le motivazioni possono essere varie e a questa particolare riflessione il documento Eurispes non offre riposte. Una prima giustificazione risiede nel fatto che il paziente può intravedere come miglior strategia difensiva il percorso della responsabilità contrattuale nei confronti della struttura, oppure non ha alcuna rimostranza da muovere all’operatore sanitario, la cui condotta potrebbe essere stata “perdonata” dal paziente stesso.
Ancora, un’altra motivazione potrebbe risiedere nel fatto che il medico che ha curato il paziente non aveva con lui un rapporto contrattuale privato all’interno della stessa struttura sanitaria privata e come tale il paziente avrebbe dovuto percorrere nei suoi confronti la via della responsabilità extracontrattuale. Anche tale aspetto non emerge dal documento Eurispes, che non valuta se la condotta dell’operatore sanitario sia stata vagliata secondo i canoni della responsabilità contrattuale e/o extracontrattuale.
Poi ci sono le motivazioni del convenuto principale che ha coinvolto il medico. In questo caso le motivazioni possono essere più circostanziate e ricadere nell’esercizio del diritto di rivalsa o richiesta di addebito di colpa grave a carico del medico in corso dello stesso procedimento civile.
Solo nel 3,1% dei casi l’esito dell’ATP è stato favorevole al medico
Sicuramente un dato è allarmante: solo nel 3,1% dei casi l’esito dell’ATP è stato favorevole al medico. Tuttavia, non si comprende se tale percentuale (comunque bassa) è da applicarsi su tutto il campione di 410 medici “coinvolti” oppure solo su quelli convenuti direttamente chiamati dal paziente in causa (11% dei convenuti).
I dati così ottenuti lanciano un allarme ai medici che operano nelle strutture private: vi è un rischio maggiore di essere coinvolti nei procedimenti ex 696 bis cpc. Lasciamo al lettore le ulteriori riflessioni al riguardo e all’operatore sanitario “privato” di attuare valide politiche di polizza di responsabilità civile che copra anche la rivalsa e/o la colpa grave.
Nuove domande
È fuori ombra di dubbio che il documento Eurispes rappresenta una valida fotografia statistica del “fenomeno” ATP nell’ambito del Tribunale di Roma, esempio che dovrebbe essere eseguito su tutto il territorio nazionale, ma si auspica che i prossimi documenti rispondano anche a domande come:
- quanti ATP sono sfociati in riti ordinari?
- quale è stata la differenza tra le parti in merito sia all’an che al quantum (vedi le opinioni “fuoco alle polveri” pubblicate su questo sito)?
- quante CTU sono state appellate e si è avuta una rinnovazione?
- quante CTU riportano riferimenti di letteratura e di linee guida dell’ISS?
- le osservazioni mosse dalle parti, sono state oggetto di ponderazione e valutazione nella CTU?
- quanti ATP si sono conclusi solo con il verbale di conciliazione o dopo l’invio della bozza e quanti con un elaborato depositato?
Tutte queste domande non sarebbero possibili in assenza dello studio Eurispes ed il presente lavoro non ha l’intenzione di assurgere ad studio realmente scientifico sui dati raccolti ma ha colto l’occasione di approfondire il documento sotto una luce diversa, con l’intenzione di dimostrare come ben si possano trarre ulteriori elementi di riflessione in presenza di casistiche, che vadano oltre la solita affermazione che invocano temi come la “medicina difensiva” o la “tenuta del sistema”..










